发表于:2025-11-22 来源:惠铭医院 编辑:惠铭医院 点击:109次
本文内容为信息分享,仅供科普参考,不作为诊疗依据。具体病症请以医师的当面诊断为准。
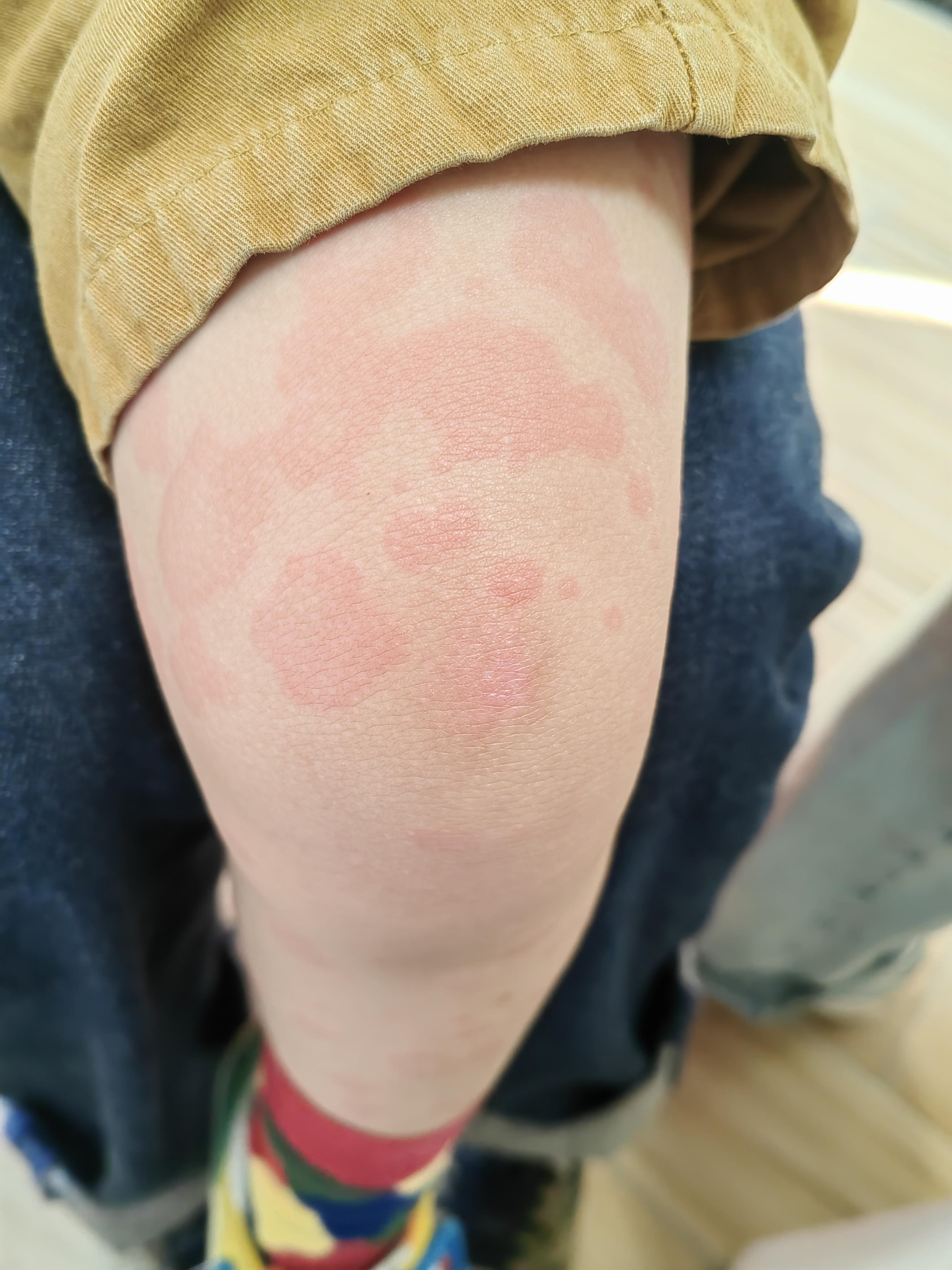
荨麻疹,俗称“风疹块”,是一种极其常见的皮肤疾病,其特征是皮肤上出现红色或苍白色、大小不一、剧烈瘙痒的风团。很多人可能都经历过一两次荨麻疹,但对其完整的发展过程并不了解。
需要明确的是,医学上通常根据病程将荨麻疹分为 “急性” 和 “慢性” 两大类,而非严格意义上的四个时间阶段。但为了更清晰地展示其全过程,我们可以将其演变和理解过程梳理为以下四个关键阶段:
第一阶段:急性发作期(病程 < 6周)
这是荨麻疹最常见的形式,通常来得突然,去得也快。
特点:
突然起病: 风团和瘙痒可能在几分钟到几小时内迅速出现。
“来去如风”: 单个风团通常在出现后几小时内自行消退,最长不超过24小时,且消退后不留任何痕迹。但在身体其他部位可能会有新的风团不断出现。
病程短暂: 整个疾病过程持续不到6周。
常见原因:
过敏反应: 这是最主要的原因。常见诱因包括:
食物: 海鲜、坚果、鸡蛋、牛奶、芒果等。
药物: 青霉素、头孢类抗生素、阿司匹林等。
感染: 病毒性感冒、肠道感染等。
环境因素: 花粉、尘螨、动物皮屑等。
应对策略:
识别并避开诱因: 仔细回想发病前接触过的可疑物质,并立即远离。
及时就医: 使用第二代抗组胺药(如西替利嗪、氯雷他定、非索非那定等)能有效控制症状。如果伴有喉头水肿、呼吸困难或腹痛等严重过敏反应,需立即急诊处理。
第二阶段:慢性迁延期(病程 ≥ 6周)
如果风团每天或间歇性地发作,总病程超过6周,就进入了慢性荨麻疹的阶段。这个阶段是患者痛苦和困扰的主要时期。
特点:
病程漫长: 反复发作,持续数月甚至数年。
原因复杂: 绝大多数(约80%-90%)慢性荨麻疹找不到明确的过敏原,被称为“慢性自发性荨麻疹”。
症状波动: 症状时好时坏,可能与劳累、压力、温度变化等因素有关。
潜在机制:
此时,免疫系统的异常激活和体内“肥大细胞”的不稳定是核心问题。肥大细胞会释放组胺等炎症介质,导致血管扩张、渗出,形成风团和瘙痒。这种激活往往不是由外部过敏原直接引起的,而是身体内部免疫平衡失调所致。
应对策略:
规范治疗: 在医生指导下,长期、规律地服用第二代抗组胺药。如果标准剂量无效,医生可能会建议增加剂量(超说明书用药需遵医嘱)或联合使用其他药物(如奥马珠单抗、环孢素等)。
记录日记: 记录每天风团发作的时间、严重程度、可能的诱发因素(如饮食、压力、运动等),有助于医生判断病情和调整方案。
管理共病: 注意是否同时存在甲状腺疾病、自体免疫性疾病等,并积极治疗。
第三阶段:诱发因素持续作用期(贯穿急慢性过程)
这个阶段并非一个时间概念,而是指在荨麻疹的病程中,某些物理性或其他因素持续充当“催化剂”的角色。
常见类型(诱导性荨麻疹):
人工划痕症(皮肤划痕症): 抓挠或紧身衣物摩擦后,皮肤出现条状风团。
寒冷性荨麻疹: 接触冷风、冷水后发作。
胆碱能性荨麻疹: 由运动、出汗、情绪激动等导致体温升高引发,风团小而痒。
压力性荨麻疹: 皮肤持续受压后(如久坐、背包带压迫)出现肿胀。
日光性荨麻疹: 晒太阳后发作。
应对策略:
针对性避免: 明确自己的物理诱因后,主动规避,如保暖防寒、避免剧烈运动、穿宽松衣物等。
药物预防: 在已知 unavoidable 的暴露前(如必须进行寒冷环境作业),可提前服用抗组胺药进行预防。
第四阶段:缓解与管理期(疾病的最终走向)
这是所有荨麻疹患者期望达到的阶段,意味着疾病得到了有效控制或自行痊愈。
特点:
症状消失: 风团和瘙痒不再出现。
药物减量: 在症状完全控制一段时间后(通常为1-3个月),可以在医生指导下逐步减少药量,从每天一次改为隔天一次,再到每周两次,直至最终停药。
自然缓解: 约50%的慢性自发性荨麻疹患者可能在1年内病情自行缓解;大部分患者在5年内会有显著改善或痊愈。
核心任务:
长期随访: 即使病情稳定,也应定期复诊,让医生评估情况,指导后续减药或停药。
维持健康生活方式: 保持规律作息、均衡饮食、管理情绪压力,增强自身免疫力,是防止复发的重要基石。
建立信心: 理解荨麻疹是一个可控的疾病,避免过度焦虑,积极乐观的心态对康复至关重要。
总结与提醒
荨麻疹的“四个阶段”可以理解为:
急性发作(短期战斗)
慢性迁延(长期拉锯)
诱因作用(全程干扰)
缓解管理(最终目标)
最重要的原则是: 无论处于哪个阶段,寻求专业皮肤科医生的帮助都是最关键的一步。不要自行诊断或长期滥用药物,尤其是糖皮质激素。通过科学的诊断和规范的治疗,绝大多数荨麻疹患者都能成功地控制病情,回归正常生活。